Behandlungsgebiete
Unser Tätigkeitsschwerpunkt ist die Augenchirurgie (siehe Leistungen) sowie die konservative Augenheilkunde. Sämtliche Diagnostik und Behandlungen führen wir ambulant in unseren Praxisräumen durch. Nachfolgend geben wir Ihnen einen kurzen Überblick häufiger Erkrankungen und möglicher Therapien. Die ausführliche Diagnostik und individuelle Beratung ist für uns der elementare Grundstein für eine effektive Behandlung.
Wir freuen uns auf Ihre Kontaktaufnahme.
KATARAKT (Grauer Star)
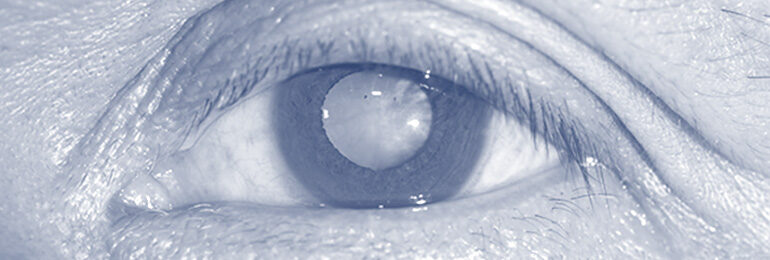
Bei einer Katarakt (Grauer Star) handelt es sich um eine allmähliche, meist altersbedingte Trübung der Augenlinse. Sie macht sich bemerkbar durch eine schleichende Sehverschlechterung, zunehmende Blendempfindlichkeit, veränderte Farbwahrnehmung, unscharfes Sehen oder Schleiersehen. Unbehandelt schränkt der Graue Star das Sehvermögen, insbesondere die Lesefähigkeit, zunehmend ein.
Durch eine Spaltlampenuntersuchung kann der Graue Star bereits diagnostiziert werden. Die Katarakt lässt sich sehr gut durch einen chirurgischen Eingriff (Katarakt-Operation) behandeln und somit eine klare und scharfe Sehkraft wiederherstellen.
Bei der Katarakt-Operation wird die natürliche, trübe Augenlinse durch ein künstliches Linsenimplantat ersetzt. Die Praxis Tim Handzel bietet verschiedene Intraokularlinsen (IOLs) an. Bei der Auswahl der für Sie am besten geeigneten IOL beraten wir Sie ausführlich und umfassend.
Zur bestmöglichen OP-Vorbereitung sind folgende spezialdiagnostische Untersuchungen empfohlen:
Optische Kohärenztomographie (OCT)
Je früher eine Katarakt erkannt wird, desto besser sind die Erfolgschancen bei der Behandlung.
Wir empfehlen regelmäßige Kontrollen ab dem 60. Lebensjahr oder sobald sich leichte Sehverschlechterungen bemerkbar machen.
NACHSTAR (Cataracta secundaria)
Nach einer erfolgreichen Katarakt-Operation kann sich manchmal ein sogenannter Nachstar bilden. Beim Einsetzen der intraokularlinse (IOL) bleibt die dünne Kapsel der natürlichen Augenlinse erhalten. Entlang der hinteren Linsenkapsel vermehren sich verbliebene Linsenzellen, was zum Entstehen eines Nachstars führen kann.
Ein Nachstar verursacht eine erneute Eintrübung und damit eine Abnahme der zentralen Sehschärfe. Er kann mittels einer Laser-Kapsulotomie erfolgreich behandelt werden. Dabei wird durch das Öffnen der hinteren Linsenkapsel im Sitzen an einer Spaltlampe Abhilfe geschaffen. Dieser Eingriff dauert nur wenige Minuten und ist völlig schmerzfrei.
AMD (Altersbedingte Makuladegeneration)
Beschreibung
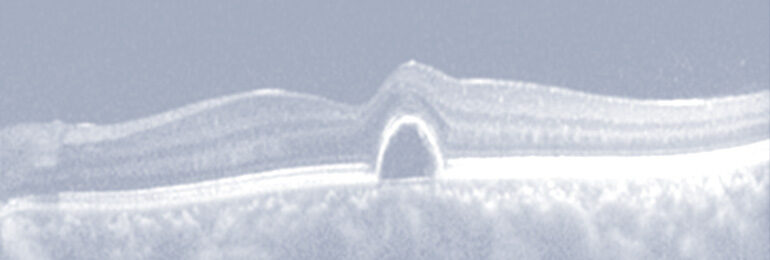
Die Altersbedingte Makuladegeneration (AMD) wird durch Ablagerungen in der Makula – der Stelle des schärfsten Sehens der Netzhaut – hervorgerufen. Mögliche Verlaufsformen sind die nicht-exsudative, („trockene“) AMD oder die exsudative („feuchte“) AMD. Bei der exsudativen AMD zeigt sich Flüssigkeit unter oder in der Netzhaut, was zu einer plötzlichen Sehverschlechterung oder verzerrtem Sehen (Metamorphopsien) führen kann. Dahingegen verläuft die nicht-exsudative AMD in der Regel eher schleichend.
Die AMD tritt hauptsächlich im mittleren bis höheren Lebensalter auf. Erste Anzeichen sind ein verschwommenes oder verzerrtes Sehen. Unbehandelt kann es im weiteren Verlauf zur Abnahme der zentralen Sehschärfe bis hin zu zentralen Gesichtsfeldausfällen und dem Verlust der Lesefähigkeit kommen.
Eine frühzeitige und regelmäßige AMD-Vorsorge erhöht die Wahrscheinlichkeit, dass Ihr Sehvermögen erhalten werden kann. Der Verdacht auf eine Makulaerkrankung lässt sich durch Spezialdiagnostik wie die Fluoreszenzangiographie (FA) und die Optische Kohärenztomographie (OCT) sehr genau beurteilen.
Anhand der Untersuchungsergebnisse erfolgt die Entscheidung über die bestgeeignete Behandlungsform, um Ihre Sehkraft zu erhalten oder zu verbessern.
Bei der nicht-exsudativen („trockenen“) Verlaufsform kann mit Nahrungsergänzungsmitteln das Risiko eines weiteren Voranschreitens gesenkt werden. Eine exsudative („feuchte“) AMD sollte so rasch wie möglich mit einer intravitrealen operativen Medikamentenapplikation (IVOM) behandelt werden. Dabei wird ein Medikament in den Glaskörper des Auges injiziert, um das Sehvermögen zu erhalten oder zu verbessern.
Um das Fortschreiten einer AMD zu vermeiden, sind regelmäßige Kontrollen und, bei einer auftretenden Sehverschlechterung, das zeitnahe Aufsuchen eines Augenarztes dringend empfohlen.
GLAUKOM (Grüner Star)

Das Glaukom ist eine chronische Erkrankung des Sehnervs, die in der Regel durch einen erhöhten Augeninnendruck charakterisiert ist. Unbehandelt führt das Glaukom zur Schädigung und zum Verlust der Sehnervenfasern. Dies verursacht Gesichtsfeldausfälle, Verminderung der zentralen Sehschärfe und nach langsamem Fortschreiten letztlich eine Erblindung.
Die Behandlung des Glaukoms zielt darauf ab, den Augeninnendruck zu senken und das Voranschreiten der Erkrankung zu verhindern.
Besonders wichtig ist eine frühzeitige und regelmäßige Glaukomvorsorge, da das Glaukom über einen langen Zeitraum beschwerdefrei verläuft. Die Gesichtsfeldausfälle bleiben im frühen Stadium meist unbemerkt. Auch ein erhöhter Augeninnendruck verursacht in den meisten Fällen über einen langen Zeitraum keine Symptome.
Zur frühzeitigen Erkennung eines Glaukoms empfehlen wir eine jährliche Vorsorge ab dem 30. Lebensjahr.
Ein Glaukom läßt sich durch folgende Untersuchungen diagnostizieren:
- • Messung des Augeninnendrucks.
- • Messung der Hornhautdicke.
- • Beurteilung des Sehnervs.
- • Gesichtsfelduntersuchung:
- – Heidelberg Retina Tomographen (HRT)
- – Optischen Kohärenztomographie des Sehnervs (Papillen-OCT)
Eine ausführliche und vollständige Darstellung der einzelnen Untersuchungen finden Sie unter Vorsorge und Spezialdiagnostik.
Um einen erhöhten Augeninnendruck zu normalisieren, stehen verschiedene Behandlungsmöglichkeiten zur Auswahl. Am Anfang der Therapie steht die Selektive Lasertrabekuloplastik (SLT) oder die Behandlung mit Augentropfen. Alternativ oder bei ungenügender Senkung des Augeninnendrucks kann eine Glaukom-Operation durchgeführt werden.
Bei Vorliegen eines Engwinkelglaukoms lässt sich dem Entstehen eines akuten Glaukomanfalls durch eine Laser-Iridotomie entgegenwirken.
Die Entscheidung über einen Eingriff treffen Sie immer erst nach einer ausführlichen Diagnostik und einem persönlichen Beratungsgespräch gemeinsam mit Ihrem Arzt.
TROCKENES AUGE (Keratoconjunctivitis Sicca)
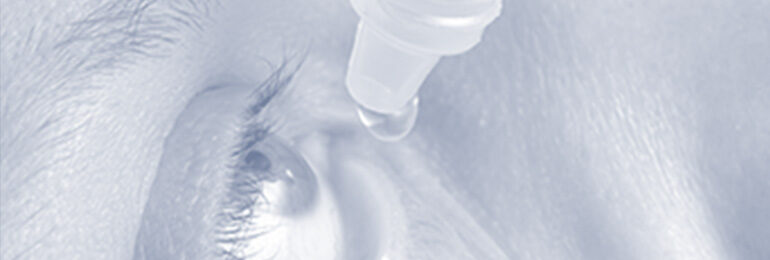
Die Keratoconjunctivitis sicca, auch als „trockenes Auge“ bekannt, ist eine der am häufigsten auftretenden Augenerkrankungen. Typische Symptome sind Brennen, Tränen, Rötung, Jucken, Stechen, Fremdkörpergefühl, Lichtempfindlichkeit, Augen- und Kopfschmerzen, schleimiges Augensekret, häufiges Blinzeln, verklebte oder schwere Augenlider, verschwommenes Sehen und müde Augen. Die aufgeführten Symptome können in ihrer Kombination und Ausprägung sehr unterschiedlich auftreten.
Das Trockene Auge entsteht als Folge einer Störung des schützenden Tränenfilms der Augenoberfläche. Die Ursachen sind sehr vielfältig und meist spielen mehrere Faktoren beim Entstehen des Trockenen Auges eine Rolle. Dabei können auch Allergien, die Einnahme von Arzneimitteln und Umwelteinflüsse einen Einfluss auf Entwicklung und Verlauf der Erkrankung nehmen. Unbehandelt kann bei schweren Verläufen eine dauerhafte Lid- und Hornhautveränderung entstehen.
Zur Diagnostik und Verlaufsbeurteilung des trockenen Auges werden eine Spaltlampenuntersuchung sowie die Meibographie und Tränenfilmanalysen eingesetzt.
Bereits konservative Behandlungen bieten gute Möglichkeiten, das trockene Auge zu therapieren und das Wohlbefinden zu verbessern. Dazu gehören benetzende und immunosuppressive Augentropfen, Nahrungsergänzungsmittel, Lidrandhygiene und sogenannte Punctum Plugs (Tränenwegverschlüsse).
Suchen Sie uns bei Auftreten der genannten Symptome zeitnah für eine Untersuchung mit anschließendem Beratungsgespräch auf.
DIABETISCHE RETINOPATHIE (Diabetische Netzhauterkrankung)
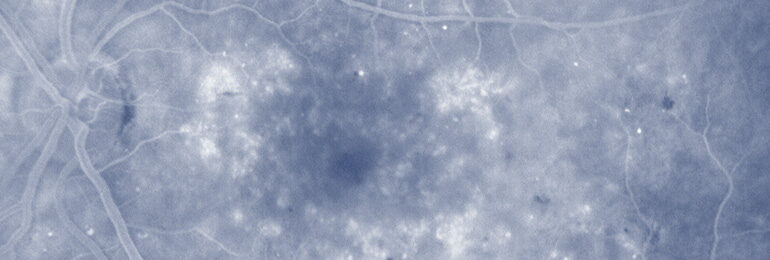
Der Diabetes („Zuckerkrankheit“) ist eine Stoffwechselerkrankung, die Nerven und Blutgefäße des Körpers angreift. Auch die Blutgefäße im Auge können im Rahmen einer diabetischen Retinopathie betroffen sein. Daher sind bei Diabetikern regelmäßige Untersuchungen der Netzhaut empfohlen.
Bei der diabetischen Retinopathie entsteht ein Sauerstoffmangel im Gewebe der Netzhaut mit möglichen Komplikationen wie einer unerwünschten Gefäßneubildung (proliferative diabetische Retinopathie) oder einem diabetischen Makulaödem (diabetische Makulopathie).
Mit einer Untersuchung der Netzhaut bei erweiterter Pupille lässt sich die diabetische Retinopathie beurteilen. Mit der Spezialdiagnostik, insbesondere der Optischen Kohärenztomographie (OCT) und der Fluoreszenzangiographie (FA) lassen sich behandlungsbedürftige Komplikationen der diabetischen Retinopathie erkennen. Beim diabetischen Makulaödem ist eine intravitreale operative Medikamentenapplikation (IVOM) notwendig, bei der ein Medikament in den Glaskörper des Auges eingebracht wird. Bei proliferativer diabetischer Retinopathie kann eine Laserbehandlung der Netzhaut erforderlich sein.
Wir beraten Sie nach gründlicher Untersuchung gegebenenfalls zu der für Sie erforderlichen Therapie.
